Por Ricardo Reyes.

En el último año, el sistema de salud mexicano ha navegado entre promesas de transformación y realidades que evidencian profundas brechas.
Desde octubre de 2024, con la llegada de la presidenta Claudia Sheinbaum, el gobierno ha impulsado programas ambiciosos para lograr una cobertura universal y gratuita, pero los recortes presupuestales, el desabasto de medicamentos y las quejas ciudadanas pintan un panorama contrastante.
¿Hacia dónde va la salud en México? Analicemos los avances y tropiezos de este periodo crucial.
El gobierno federal presentó en noviembre de 2024 el Programa Sectorial de Salud 2024-2030, enfocado en prevención y promoción, con metas como la implementación de un expediente médico electrónico universal y la construcción de nuevas unidades de atención.

Esta iniciativa busca reducir brechas geográficas y socioeconómicas, ampliando la cobertura a través del IMSS-Bienestar, que ha absorbido funciones de instituciones previas como el INSABI, cuya pobre desempeño llevó a su extinción en 2023.
En septiembre de 2025, se actualizó el programa con énfasis en la integración de servicios, prometiendo un sistema «universal, gratuito, de calidad y sostenible».
Además, se destacan esfuerzos como las «Farmacias para el Bienestar», diseñadas para mejorar el acceso a medicamentos críticos, respondiendo a años de escasez.
Sin embargo, estos avances coexisten con serios obstáculos. El Presupuesto de Egresos de la Federación (PEF) 2025 ha sido criticado por reducir fondos para servicios a los más vulnerables, agravando problemas como la falta de citas y el desabasto de fármacos.
Expertos de la OCDE y la UNAM señalan que el sistema está peor que antes de la pandemia, con una esperanza de vida seis años menor al promedio de la organización (75.1 años en México vs. 81.1).
La fragmentación persiste: el gasto de bolsillo representa el 41% del total en salud, exponiendo a familias al empobrecimiento, mientras que en la OCDE es solo el 20%.
Barreras como tiempos de espera prolongados, desequilibrios geográficos y escasez de profesionales médicos –especialmente en zonas rurales– siguen siendo comunes.
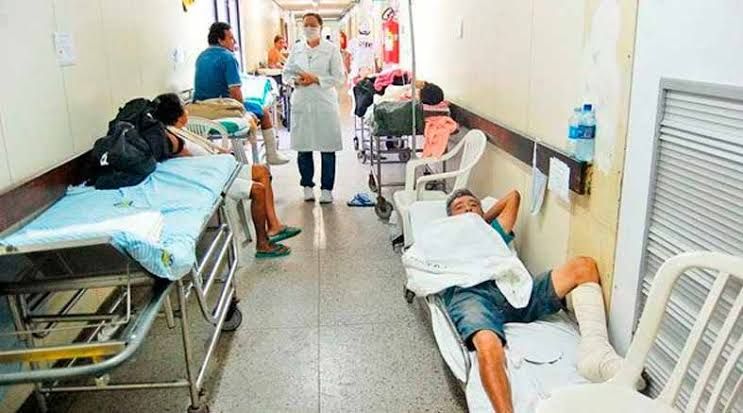
En 2025, México enfrenta una baja disponibilidad de médicos en áreas subatendidas, impactando desproporcionadamente a poblaciones vulnerables.
La centralización de compras en Hacienda ha sido un punto de fricción, generando ineficiencias y subejercicios presupuestales de más de 22 mil millones de pesos en años recientes.
Casos emblemáticos, como la suspensión de tratamientos oncológicos por falta de insumos, ilustran esta crisis. En redes sociales, usuarios denuncian que el 65% no encuentra medicamentos en hospitales públicos y el 60% reporta fallas en estudios médicos.
Un post viral en X resalta: «No hay medicinas en los hospitales, ni médicos especialistas, tienen + de 6 años en desabasto de todo dejando morir incluso a niños con cáncer».
Otro usuario lamenta: «El sistema de salud de México colapsó, no hay con que atender, ni medicamentos». Incidentes como la muerte de una mujer en Chihuahua por negarle atención en el IMSS por olvidar su cartilla han generado indignación masiva.
A pesar de ello, hay brotes de optimismo. Tendencias como la integración de inteligencia artificial y salud digital podrían revolucionar el sector en 2025, aunque la falta de legislación integral plantea riesgos en estándares y protección de datos.
El IMSS y el ISSSTE han reportado acciones positivas, como atención a damnificados por lluvias en varios estados y fortalecimiento de la atención materna.
Sin embargo, la cifra alarmante de 44.5 millones de personas sin acceso a servicios –25.7 millones más que en 2016– subraya la urgencia de reformas profundas.
En resumen, el último año ha sido de contrastes: mientras el gobierno apuesta por una transformación hacia la prevención y la equidad, la realidad de un sistema subfinanciado, desabastecido y fragmentado persiste.
México necesita no solo promesas, sino inversiones concretas y coordinación efectiva para evitar que la salud siga siendo una sentencia de desigualdad.
El camino hacia un modelo como el prometido –inspirado en Dinamarca, pero adaptado a nuestra realidad– exige transparencia y rendición de cuentas. De lo contrario, los desafíos de 2025 podrían convertirse en crisis irreversibles.




